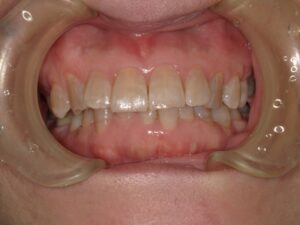
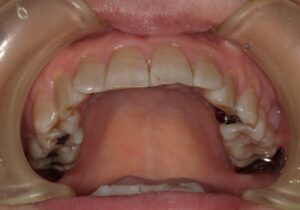
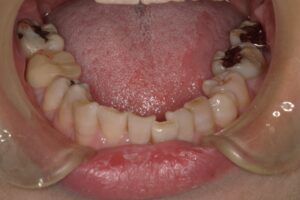
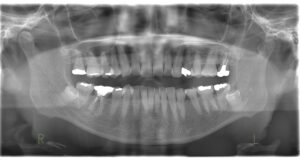
歯茎が腫れているから診てほしい!
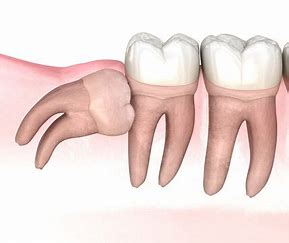
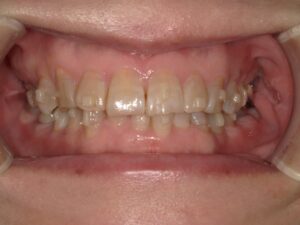
腫れているからということでお見えになる方が、それなりにいらっしゃいます。そんなときは、親知らずが腫れたのか、歯周病で腫れたのか、歯の根の中に炎症が起こって付け根が腫れたのか、腫れたと聞くと大抵はその三つのうちどれかだろうと検討をつけます。ですがこれらに該当しないことがあります。その一つに骨隆起があります。
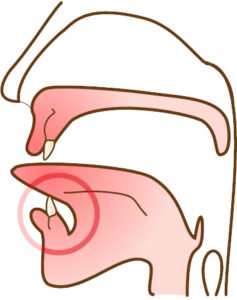
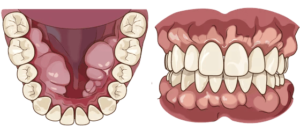
それは骨隆起です。
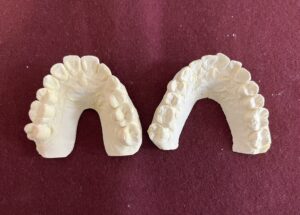
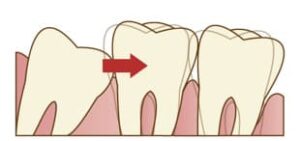
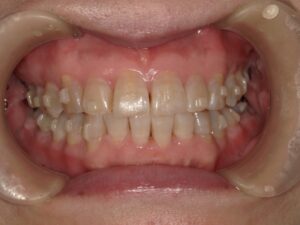
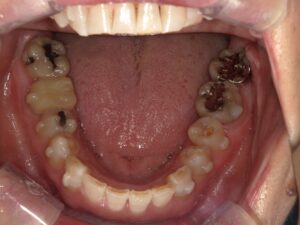
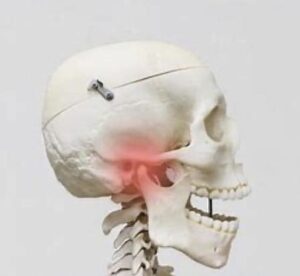
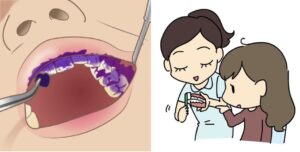
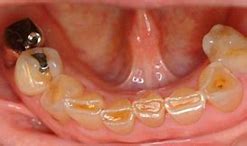
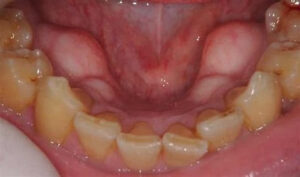
骨隆起とは顎の骨が局所的に盛り上がった膨隆のことです。骨の表面から外側に向かって骨が盛り上がっているので、当然その上にある歯茎も盛り上がります。歯周病や親知らず、歯の根の中が原因で腫れている場合は、歯茎の奥に膿があるので極端に言えば歯茎を触ると少し柔らかいです。骨隆起の場合は膿が溜まっているわけではありませんから、触っても柔らかくはないです。
急にできるわけではない
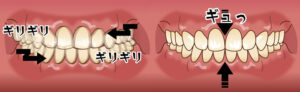
骨隆起は、強く噛み締める癖、歯ぎしりや食いしばり、などにより顎の骨が刺激されて、骨が少しづつ増える生理的反応で起こると考えられています。ですから、いきなり腫れるということはありません。ある時に歯茎の盛り上がりに気づく、と言った方がよいでしょう。痛みはないことがほとんどです。痛みがあるとしたら歯茎が盛り上がっているので、歯ブラシやちょっと固めの食べ物で歯茎が傷ついていることが多いです。
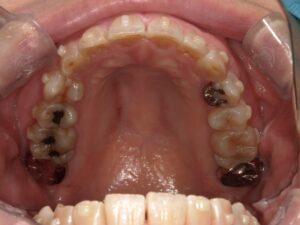
どの場所にできることが多いのか
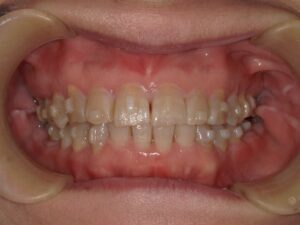
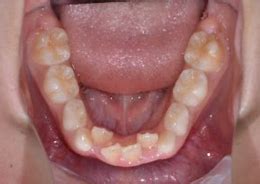
上顎の真ん中や(口蓋隆起)、下顎の舌側(下顎隆起)、唇側や頬側の歯の付け根(外骨症)にできます。大きさは、小さいのから大きいのまで人それぞれです。大きさは噛み締めや歯ぎしりの程度によります。無いのが普通です。基本的に良性ですから処置としては何もすることはありません。歯ブラシなどで傷つくことが多かったり、入れ歯の製作時に邪魔になるなど、機能的な理由がある場合、出っ張っている骨を局所麻酔下で除去します。歯茎の中の骨を除去するので、切開してから除去します。
自然に縮小することはない。
一旦できてしまうと外科的に切除する以外に元に戻すことは、また元に戻ることはありません。何年もかけて少しづつ大きくなっていきます。腫瘍性病変ではありますが良性で無症状なので(まれによくないものはあります。)基本は経過観察していけばよいです。刺激が原因で大きくなっていますから、その刺激が取り除かれないと大きくなっていくことはあります。
総入れ歯になった時が一番困る

歯が残っている場合の入れ歯は、歯に金具を付けて義歯が外れないようにします。総入れ歯は金具がありません。お椀を洗っている時に二つ重なってしまった時、スポッとハマって外れなくなることがあります。二つのお椀のわずかな隙間に水分が入って表面張力が出来るので吸着します。二つのお椀の間に空気を入れると外れますよね。総入れ歯は表面張力をつかって歯茎に引っ付いているのです。歯茎に土手があればあるだけ外れにくくなります。歯周病で歯茎が痩せてしまうと総入れ歯は安定しません。お椀じゃなく平たいお皿だと二つ重ねても引っ付きませんよね。骨隆起があると入れ歯で歯茎全体を覆えないので空気の進入路が出来てしまいます。当然表面張力が働かないので引っ付きません。大きさの違うお椀を二つ重ねても隙間が大きくなる、というイメージです。入れ歯に表面張力を働かせて安定させるのに骨隆起が邪魔な場合、除去するというのはこういう理由です。
ペンだこができるのと同じ理屈
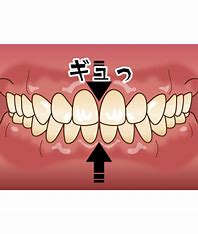
噛む力が強い方、歯ぎしりや食いしばりがある方に多いと述べました。歯に過度な力がかかると歯を介して骨に刺激が伝わり、生体の反応として骨が添加されていきます。ペンだこってご存じですか?ペンを持つときに指が繰り返しこすれたり圧迫されたりすることでその部分の皮膚が硬く厚くなることです。多くは中指の第1関節近くのペンが当たる部分にできます。ペンの持ち方の癖で強い筆圧が同じ場所にかかったり、ペンを強く握る習慣であったり、長時間の筆記など、摩擦と圧力が繰り返されることで、皮膚を守ろうとして角質が厚くなります。それの骨バージョンと思ってください。皆さんの効き指を見て下さい。左右で差はありませんか?ペンだこは治りますか?
骨隆起がある人は他にも兆候が現れる
咬耗
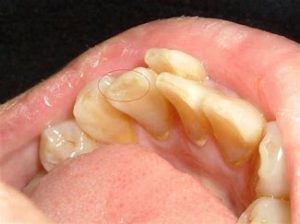
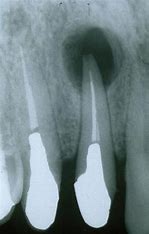
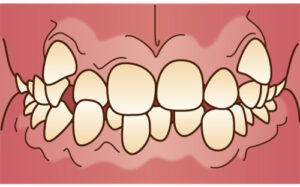
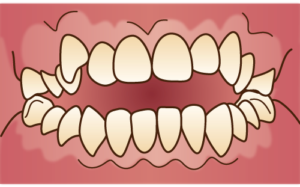
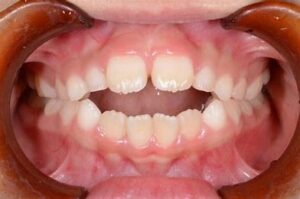
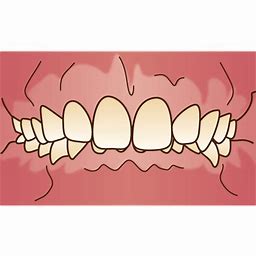
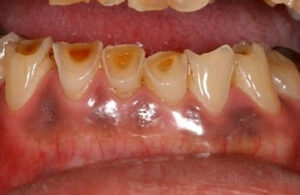
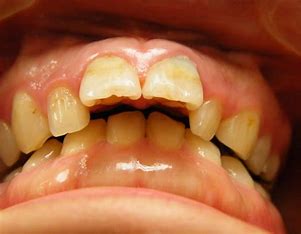
骨隆起だけの方もいらっしゃいますが、噛み締めや歯ぎしりされている方はその他特徴的な兆候が口腔内に出現します。一番多いのは歯のすり減りです。特に下の前歯です。下の前歯のてっぺんがめちゃすり減っています。これを咬耗と言います。上の歯も同じ硬さですからそれをこすり合わせ続けると歯が削れてきます。歯の一番外側がエナメル質、その中が象牙質です。エナメル質は身体の中で一番硬く、骨より硬いのですが、すり減った結果内側にある象牙質が露出した状態になっています。前歯だけでなく、奥歯もすり減ります。
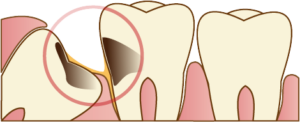
歯の付け根が削れている
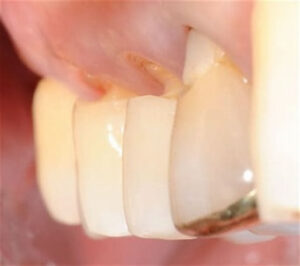
噛み締めや歯ぎしりがきついとその力が歯と歯茎の境目辺りに集中して歯の付け根周辺の歯が削れてきます。これをくさび状欠損と言います。咬耗と同じくエナメル質が無くなり象牙質が露出します。エナメル質はほぼ無機質なので外からの刺激をブロックしてくれるのですが、象牙質には象牙細管が走行していて知覚を感じます。象牙質が露出していると刺激が伝わりやすくなるので滲みやすくなります。いわゆる知覚過敏症状が出やすくなります。
歯にヒビが入る
噛みしめや歯ぎしりがきついと歯にヒビが入ります。お茶碗を二つ持ってコンコン当て続けるとヒビが入りますよね。そうイメージしてください。一番硬いエナメル質でもヒビが入ります。ヒビが入るとその隙間を伝って刺激が象牙質に伝わります。ですから知覚過敏の原因になります。ヒビは見えるもの見えないもの様々です。またヒビを治すことはできません。もし治療できたとしても、次の日にはまた別の個所にヒビが出来るかもしれません。いたちごっこです。
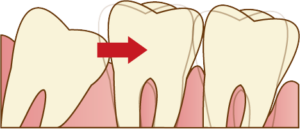
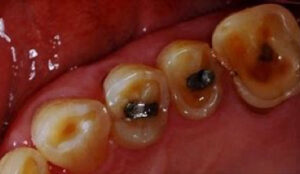
被せ物、詰め物がよく取れる
噛みしめや歯ぎしりがあると、接着に使っているセメントが崩壊しやすくなります。同じ個所が何度も取れたりするのはそのせいです。虫歯であれば再装着はしません。虫歯でなくて、変形など無ければ再装着するのですが脱落の頻度が高いということは、その可能性が高いです。やり替えればよいと思われるかもしれませんが、やり替えても原因である噛み締めや歯ぎしりが変わらなければ脱落します。
歯が欠けたり、歯の破折で歯を抜いたことがある
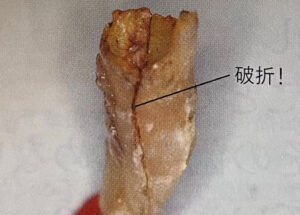
噛み締めや歯ぎしりがあると歯が欠けやすかったり、歯が割れたりします。特に歯の神経が無い歯は強度が落ちているので力がかかると割れやすいのです。乾燥した枯れ枝は折りやすいですよね。神経処置してから年数が経てば経つほど歯は脆くなっていきます。破折した歯を残しておくと炎症が持続的に続くことになりますから、その歯の周囲の骨が少しづつ失われていき、グラグラしていきます。
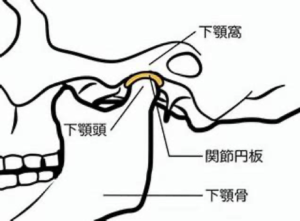
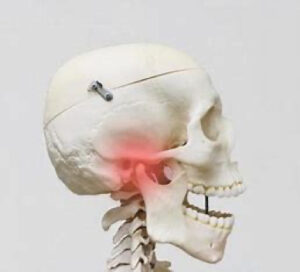
睡眠時無呼吸症候群やいびき、顎関節症の可能性が高まる

咬耗が続くと歯が削れるので、噛み合わせの高さが低くなっていきます。咬み合わせが低くなると下顎が後ろに後退していきます。後退すると気道が狭くなるので睡眠時無呼吸症候群やいびきの原因になる可能性があります。顎の関節も後ろに圧迫されるので、顎がカクカクしたり、片頭痛などの原因になる可能性がでてきます。
対策しましょう!
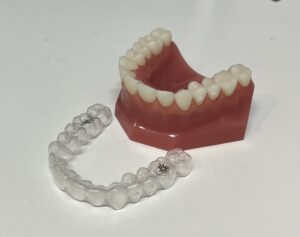
そのようなことをお話、ご指摘しても大抵の方は、歯ぎしりや噛みしめなんてしていないし、言われたこともない、と否定されます。でも兆候はあるわけですから、無くて七癖、少し気にしてみてください。唇は閉じていても歯は噛み合わさっていないのが普通です。作業に集中していると噛み締めていることもあります。起きている時は注意出来ますが、寝ている時はできません。夜間はマウスピースを装着して就寝することで歯同士を接触させないようにしてみることをお勧めします。マウスピースで噛み締めや歯ぎしりは治りませんが、歯に直接力がかからないようにするということは対策の一つになります。保険で作れますのでご検討ください。